【野口院長による専門ブログ】第8回「上顎前歯部への骨幅拡張を伴うインプラント埋入並びにGBR」
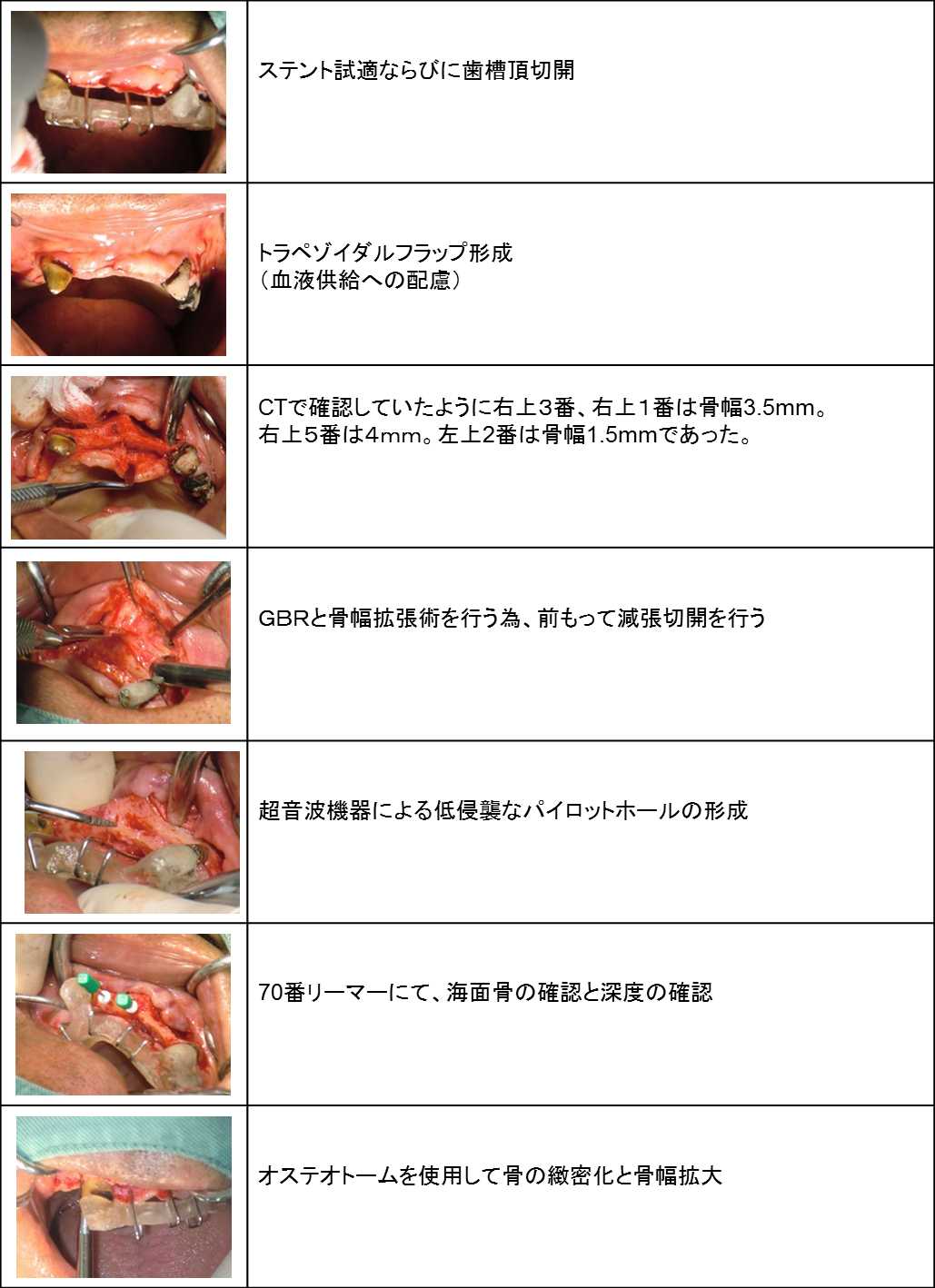
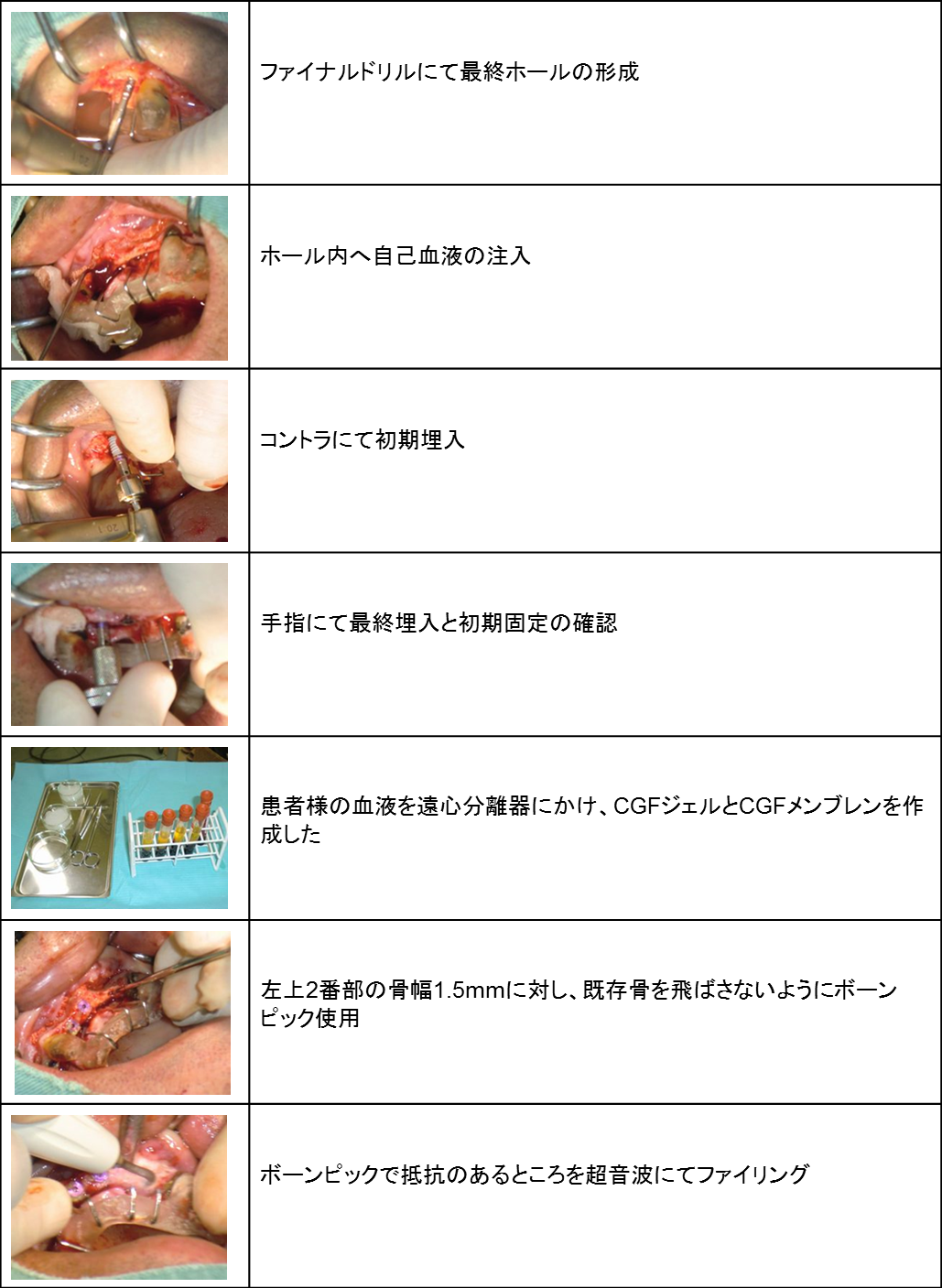
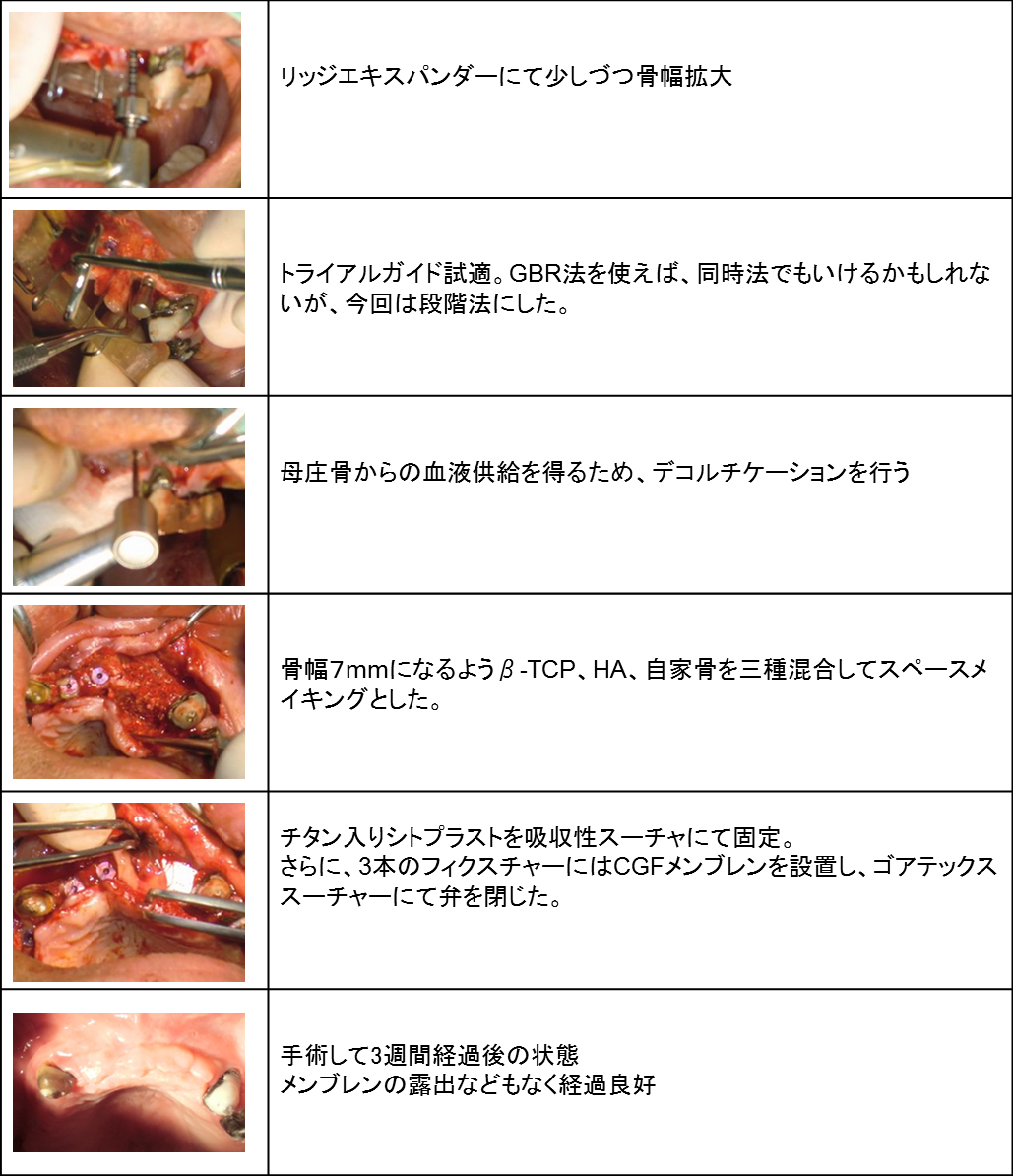
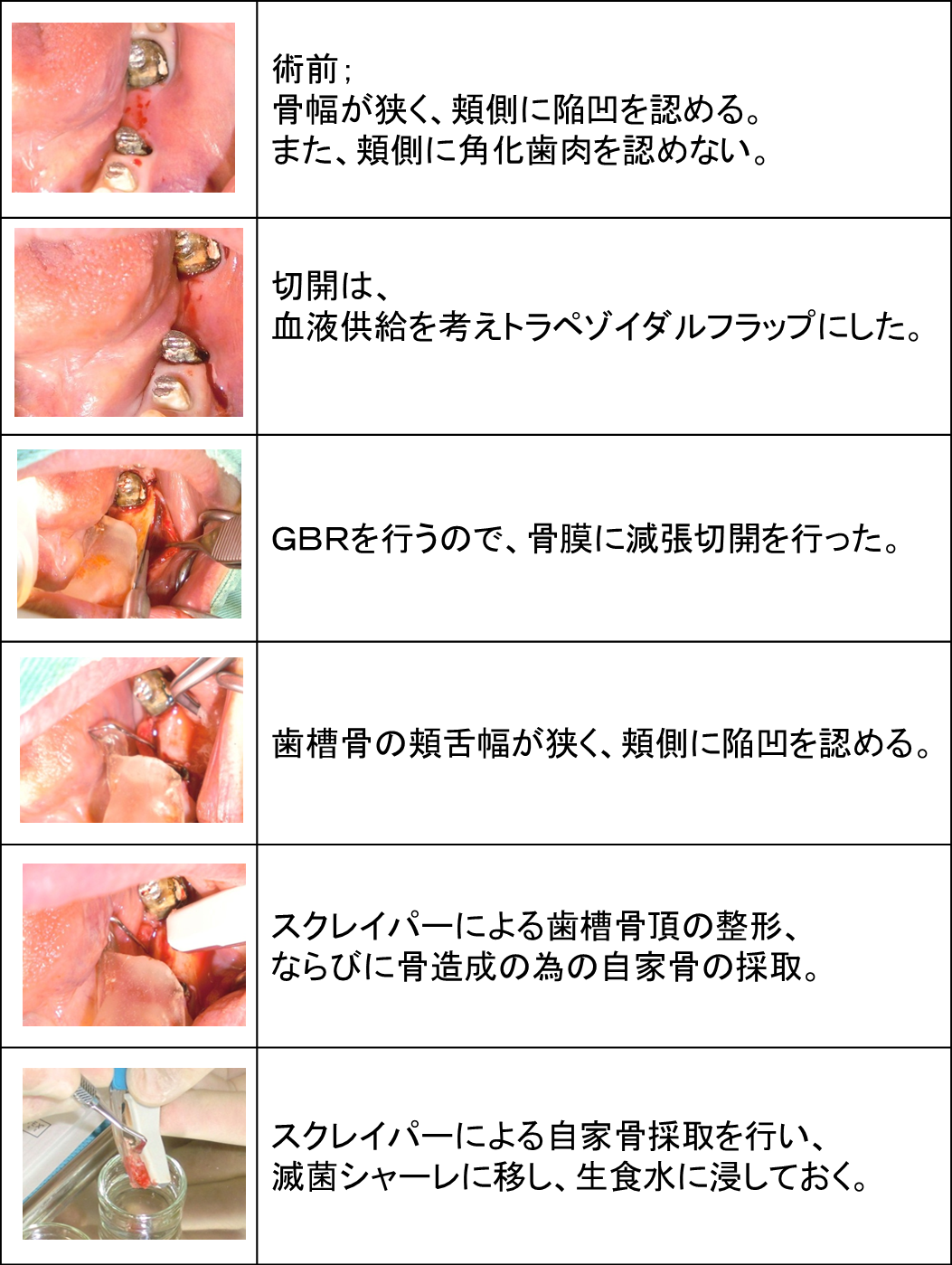
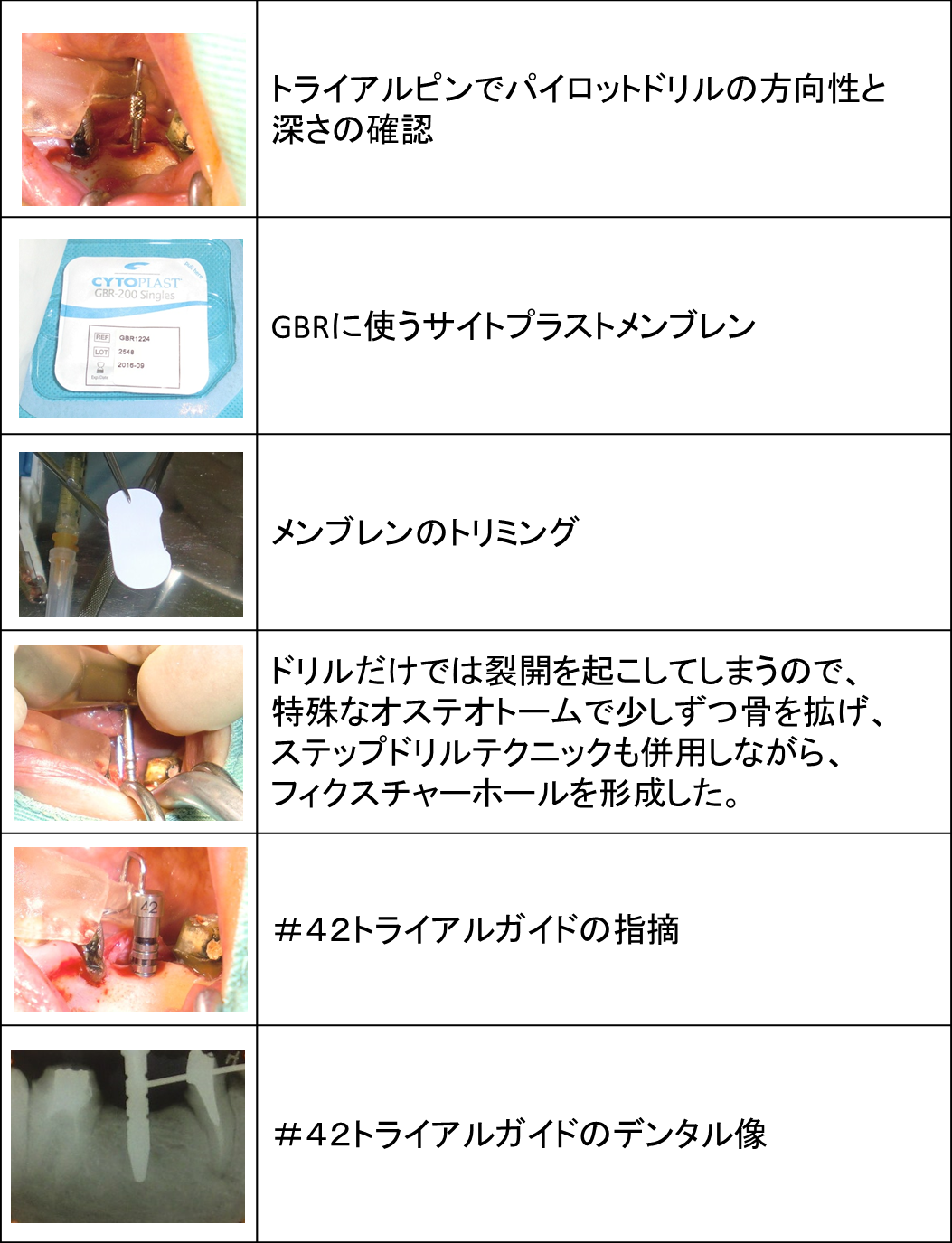
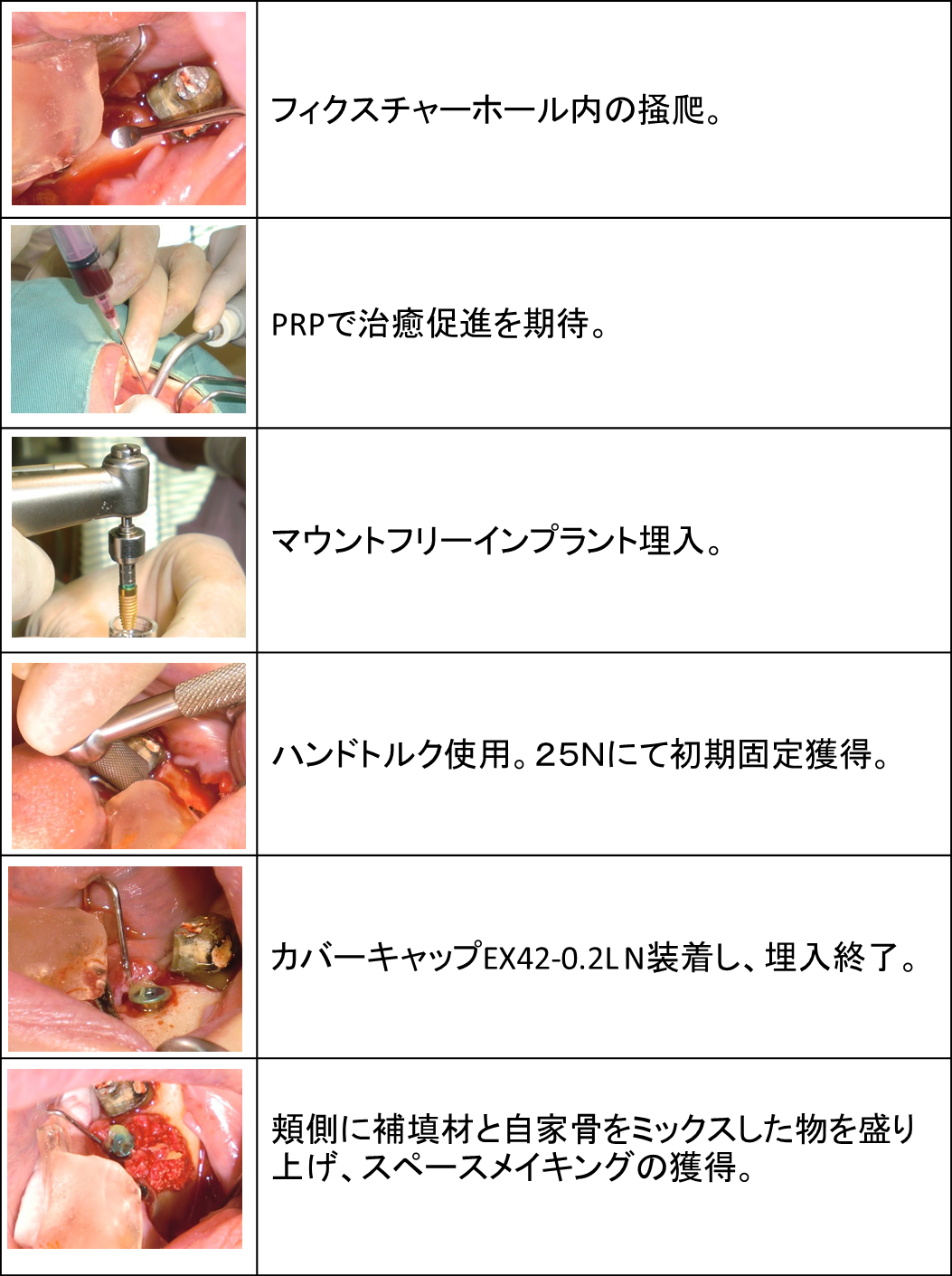
上顎前歯部を骨幅拡張しインプラント3本埋入ならびにGBR(骨再生誘導療法)を行いました。
上顎前歯部は骨が大きく傾斜し、鼻腔、切歯孔、頬側骨の陥凹が存在するため、
事前の綿密な診査診断と繊細なインプラントテクニックが必要だと考えています。
そのため、事前にCT診断を行い、最新の機器を駆使して可能なかぎり低侵襲な処置を行うよう心がけました。
〒841-0004 佐賀県鳥栖市神辺町1578-8
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:30 | 〇 | 〇 | 〇 | × | 〇 | 〇 | × |
| 14:00~18:00 | 〇 | 〇 | 〇 | × | 〇 | 〇 | × |
受付時間:9:00~12:00/14:00~17:30
休診日:木曜・日曜・祝日
上顎前歯部を骨幅拡張しインプラント3本埋入ならびにGBR(骨再生誘導療法)を行いました。
上顎前歯部は骨が大きく傾斜し、鼻腔、切歯孔、頬側骨の陥凹が存在するため、
事前の綿密な診査診断と繊細なインプラントテクニックが必要だと考えています。
そのため、事前にCT診断を行い、最新の機器を駆使して可能なかぎり低侵襲な処置を行うよう心がけました。



インプラントは骨の中に埋め込むことによって、支えられています。
したがって、自分の歯が歯周病になって骨が溶けて抜けてしまうのと同じように、
インプラントは、支えている骨がなくなれば抜けてしまいます。
インプラントは、ただ埋入出来ればいいのではなく、
それが長年にわたって機能しなければなりません。
そのためには、支えている骨がなくならないように、
インプラント周囲炎の予防を行う必要があります。
そこで今回、インプラント周囲炎の発症のメカニズムについて検索し、
自分なりにまとめたものを下に記します。
1.プラークがインプラント周囲組織に及ぼす影響
1)インプラントと自分の歯における維持機構の違い
普通、インプラントは、一口腔内において自分の歯と混在した環境で応用されています。
自分の歯は、歯肉、セメント質、歯根膜と歯槽骨で維持されています。
それに対し、インプラントは、主に歯槽骨とインプラントとの骨結合で維持されています。
したがって、自分の歯とインプラントでは、それぞれを維持している組織の構造のうえで大きな違いがあります。
そこで、インプラント周囲炎を考える場合に自分の歯と対比して考える必要があります。
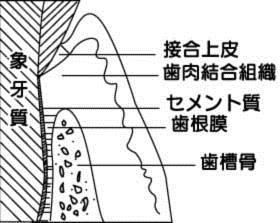
図1.天然歯の維持機構
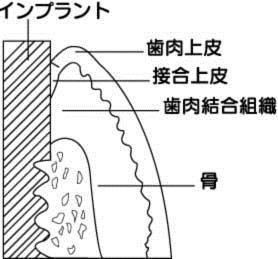
図2.インプラントの維持機構
インプラントは骨結合で維持されています。
2)プラークがインプラント周囲組織に及ぼす影響
(1) 臨床所見とプラーク細菌叢との関連
1−臨床所見
インプラント周囲炎における臨床所見での「プロービングの深さ」と「出血」の変化を直後、
3カ月、6カ月でみました。
「プロービングの深さ」および「出血」ともインプラント群で大であり、自分の歯に比較し
インプラント周囲組織には強度の炎症の発現を生じていると考えられます。
2−細菌学的検査
インプラントと自分の歯におけるプラーク細菌叢の細菌学的検索では、両者間で大きな違いはなく、
形態学的には、球菌の割合は日時の経過とともに減少し、変わって、運動性桿菌の割合が
増加しています。
したがって、インプラント周囲炎におけるポケット内細菌叢は自分の歯と類似していることより
自分の歯のプターク細菌叢が、隣接するインプラントのポケット内に影響を及ぼすことは十分に
考えられます。
(2)プラーク細菌によるインプラント周囲組織破壊(組織学的検索)
プラーク細菌に対する自分の歯とインプラントの周囲組織に対する影響は、著しく異なっていました。
同じ期間プラーク細菌を関与させたところ、
自分の歯では、歯肉組織に炎症は認められていませんでした。
一方、インプラントの周囲組織には著しい炎症性細胞浸潤を発現していました。
また、プラーク細菌が関与したインプラント周囲炎では、
自分の歯に認められる歯周炎とは異なった組織破壊像を呈していました。
インプラント周囲組織における炎症性細胞浸潤の著しい部位は、
フィックスチャーとアバットメントの接合部を中心として認められました。
これら著しい炎症性細胞浸潤は、歯槽骨頂部に達し、カップ状の骨吸収を発現し、
自分の歯で認められる垂直性骨吸収の形成は認められませんでした。
以上プラーク細菌がインプラント周囲組織に及ぼす影響について見てきましたが
1.自分の歯の歯周ポケット内細菌叢がインプラントサルカス内の細菌叢に影響を及ぼすこと
2.プラーク細菌に対して、自分の歯よりインプラントの周囲組織は炎症による破壊が著しいこと
3.インプラント周囲炎では、フィックスチャーとアバットメントの接合部に著しい炎症の発現がみられたこと
などのインプラント周囲炎の特徴があげられます。
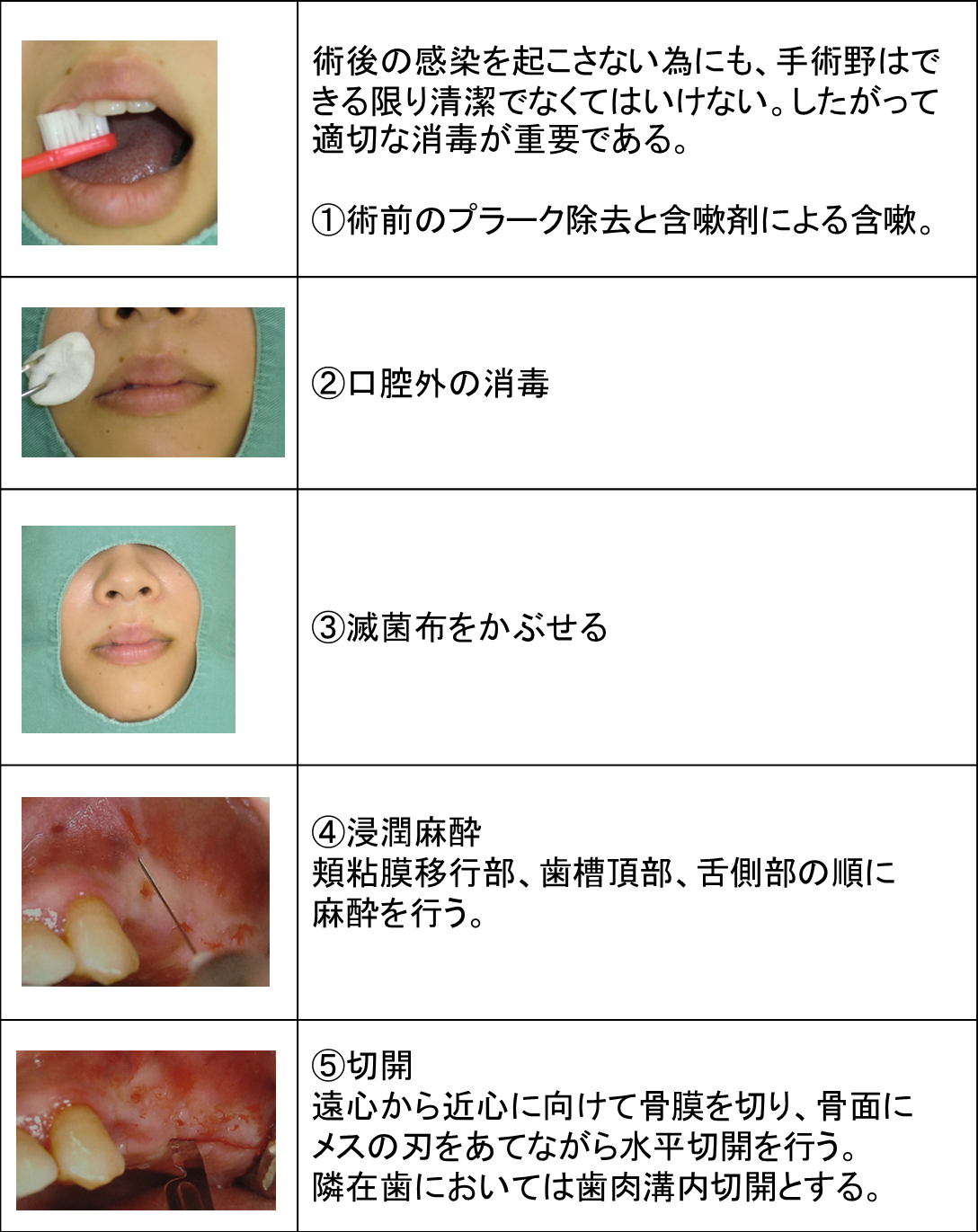
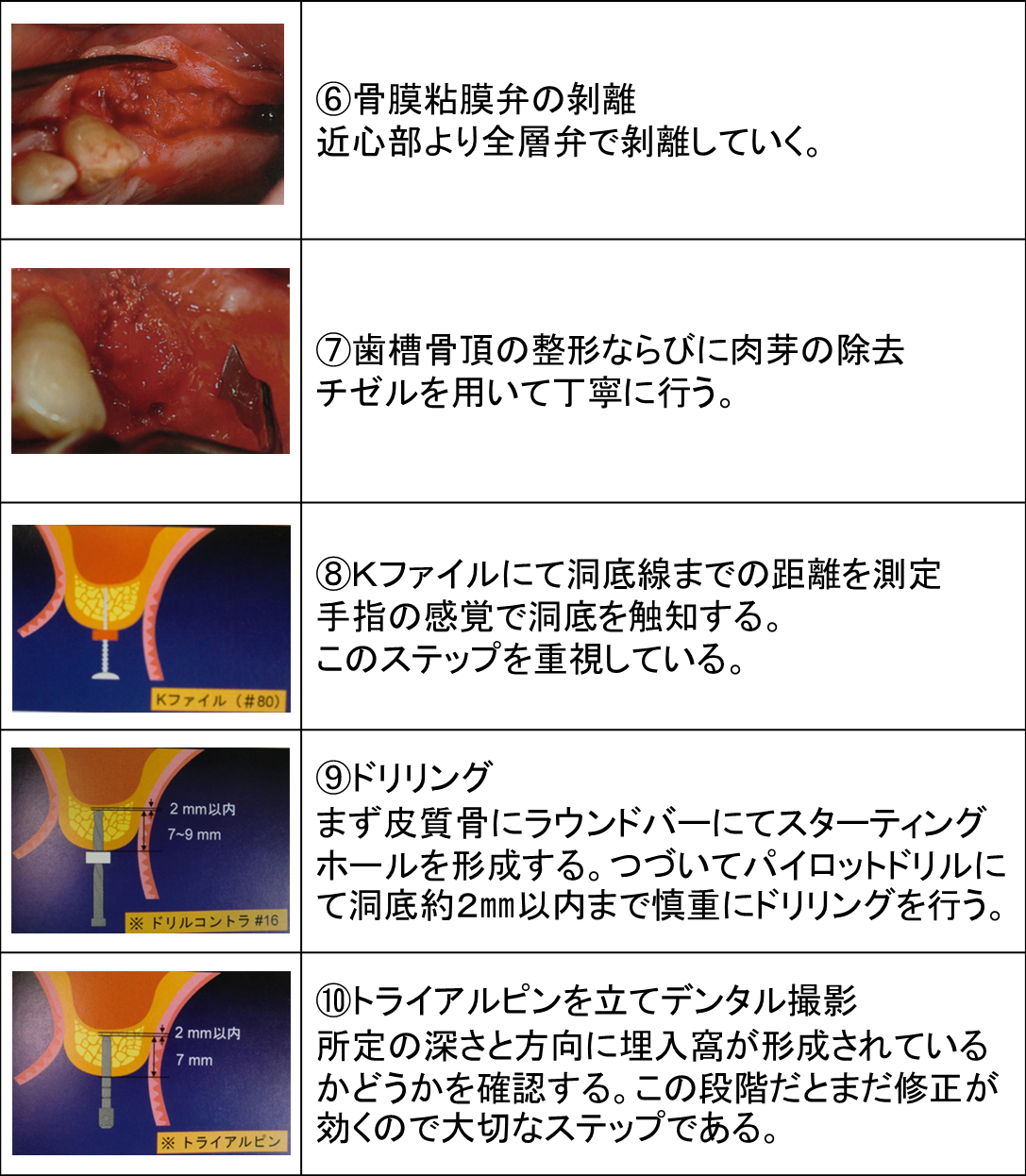
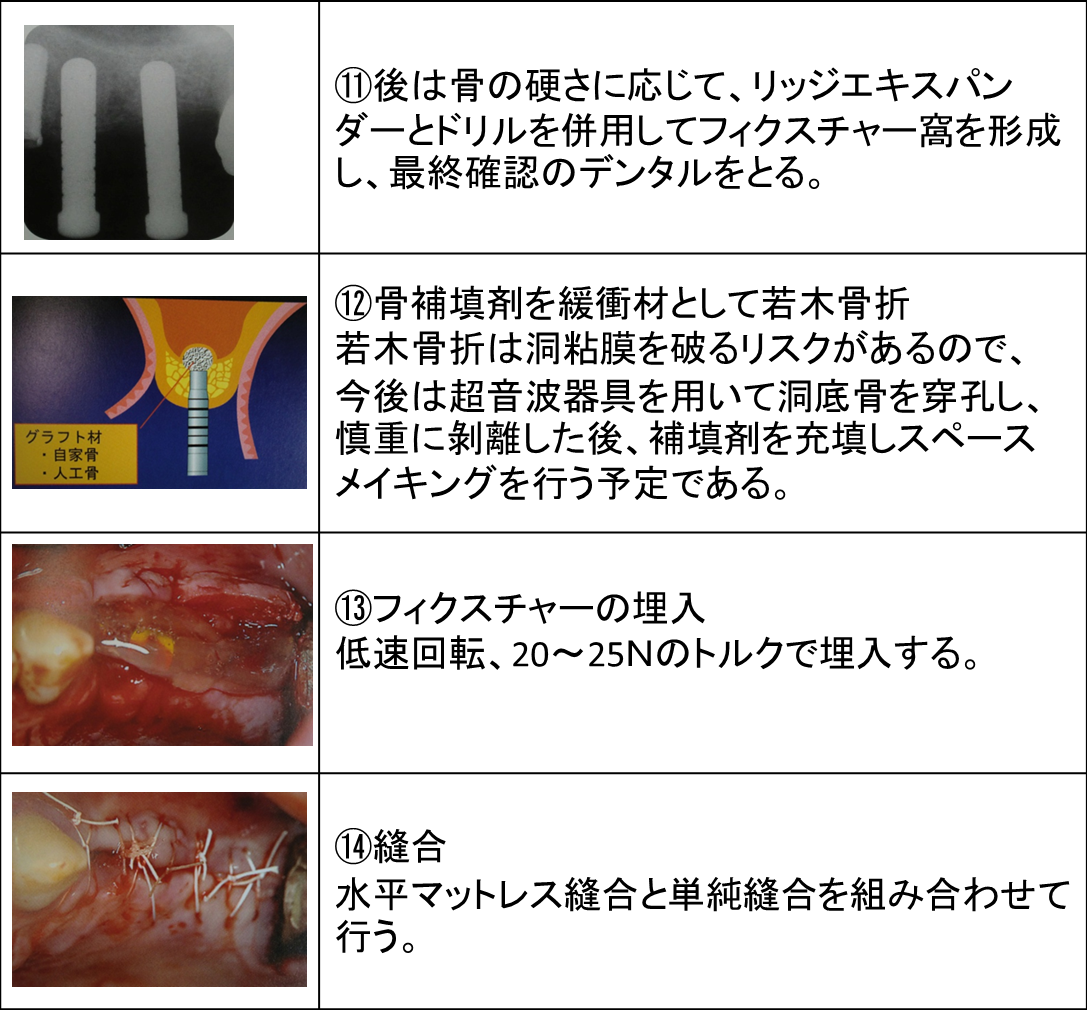
第5回:GBR(骨再生誘導療法)
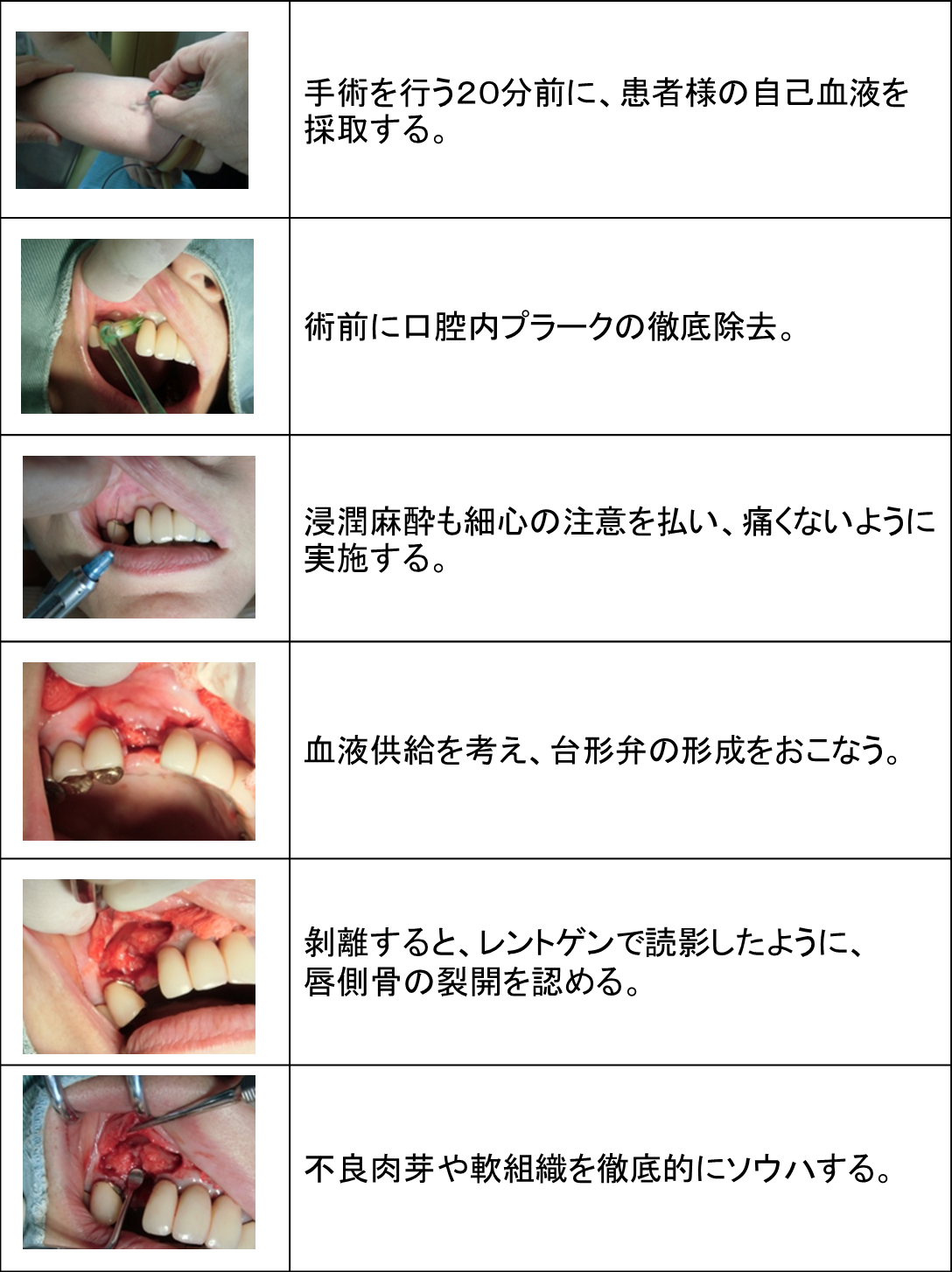
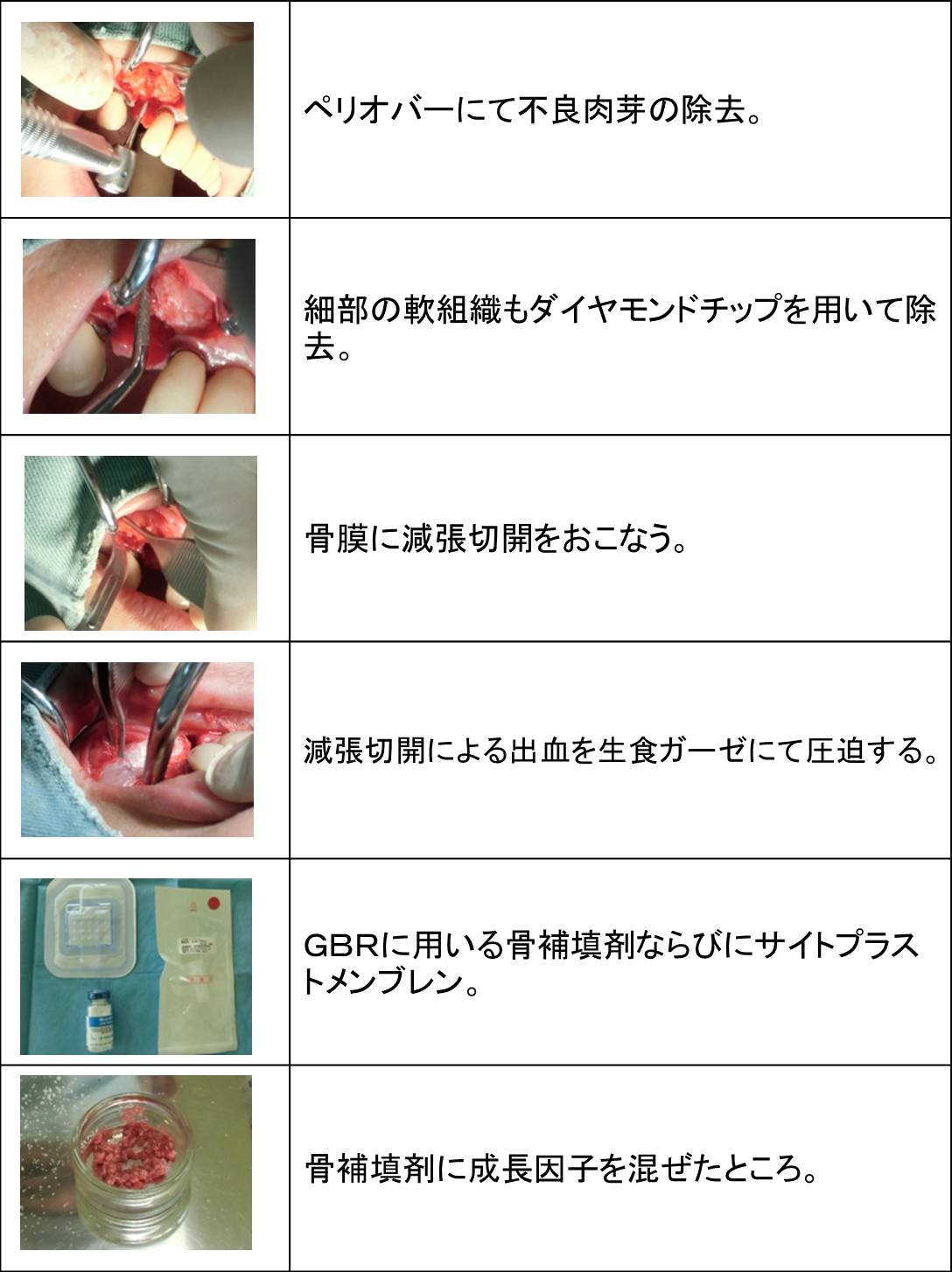
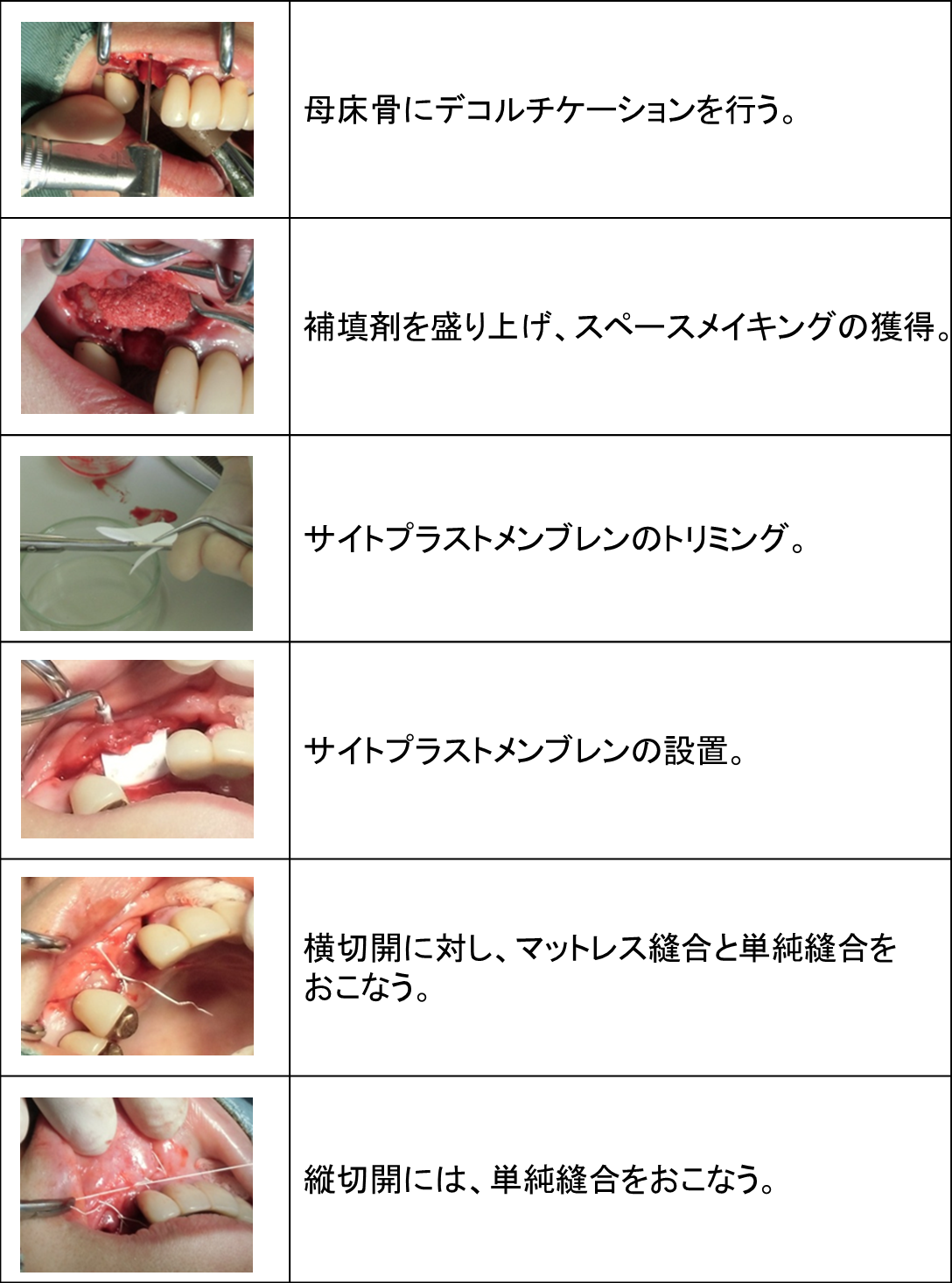
先日のオペの記録をお届けします。
右上の犬歯の部位にインプラントをご希望の患者様が来院されました。
診断の結果、骨の量が足りないので、
GBR(骨再生誘導療法)を先に行う様にしました。

今回は上顎洞挙上術(ソケットリフトテクニック)をお話していきます。
上顎洞粘膜は非常に薄く進展性に乏しいという特徴をふまえたうえで慎重に手術を行うように努めています。
ソケットリフト埋入術式の流れを整理してみました。
参考文献:インプラントイマジネーション
今回は実際の症例をご紹介いたします。
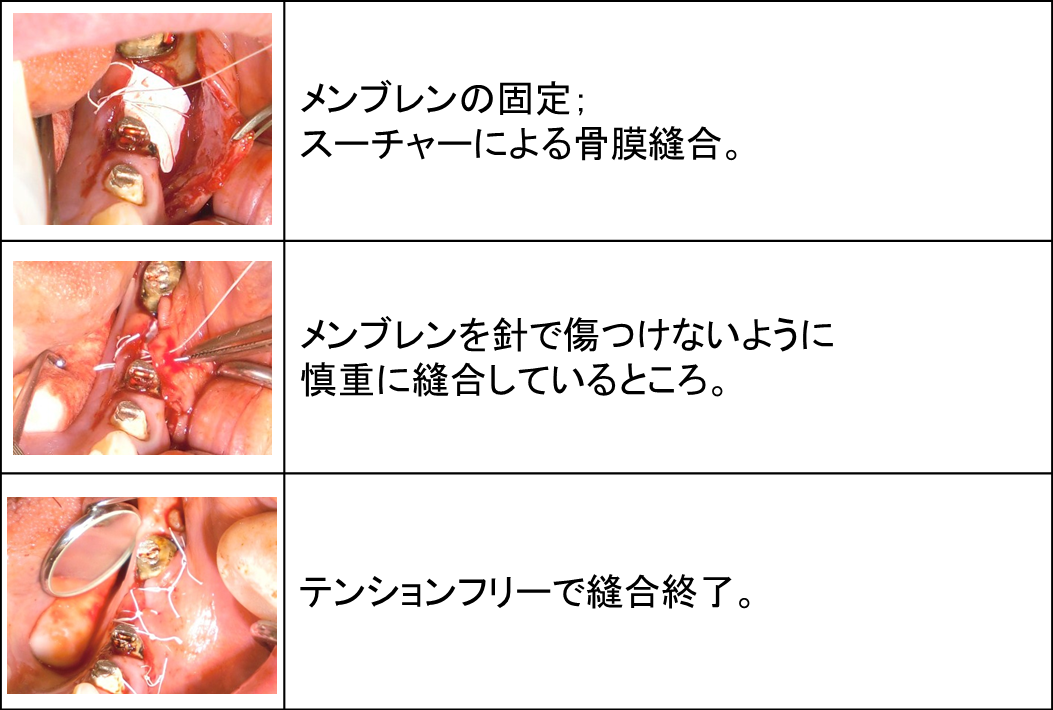
先日、当院スタッフの左下6番欠損部にインプラント埋入術を行いました。
この部位は元々ブリッジのダミー部で長期間に渡り負荷がかからない状態で、歯槽骨吸収が見られました。
特に頬側の吸収が大きかったため、インプラント埋入と同時にGBR(骨再生誘導療法)も行いました。
今回は、以上です。
前回の上顎洞の解剖を頭に入れたうえで、
今回は上顎洞底挙上術のための診査・診断および分類についてお話します。
通常のインプラントと同様の診査・診断は当然必要ですが、患者様への上顎洞底挙上術が
適応症かどうかを見極めるためのX線診査が非常に重要になってきます。
<上顎洞底挙上術のためのX線診査によるスクリーニング>
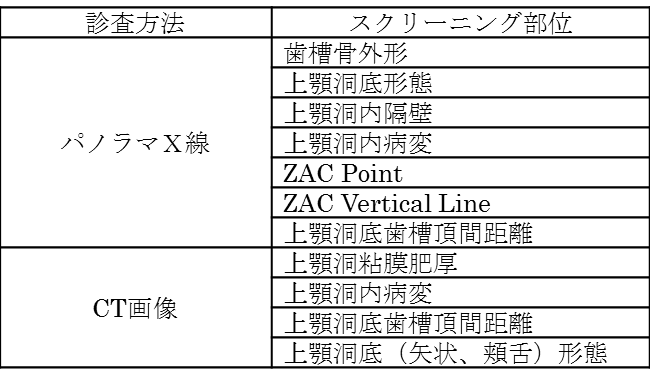
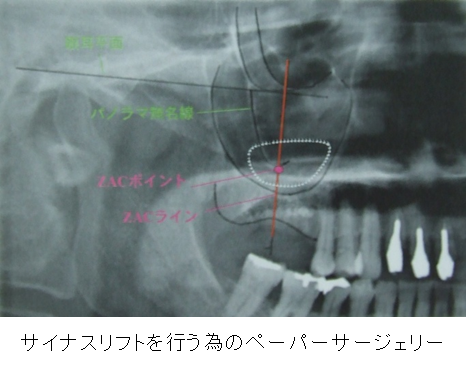
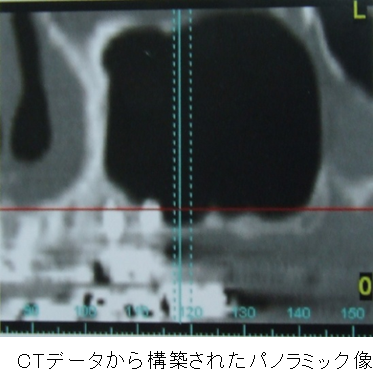
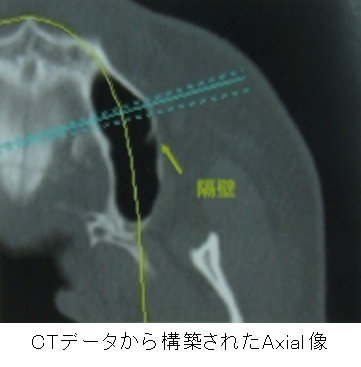
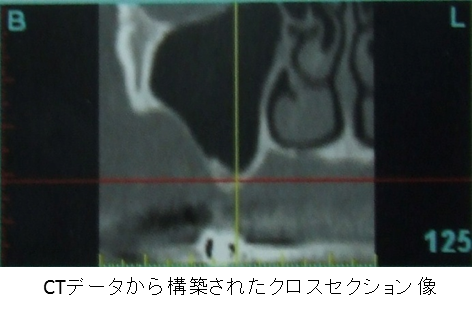
◇上顎洞のX線診査
基本的にはデンタルX線写真、パノラマX線写真で診断を行いますが、
上顎洞底挙上術を行う際にはCTなどに代表される断層撮影なども必要であり、
三次元的に上顎洞内外の状態、骨形態などの把握を行うべきと考えます。
<異常上顎洞粘膜の分類>

①解剖学的診査(上顎洞底、鼻腔底、前鼻棘、切歯孔、上顎結節などの位置や形態)
②埋入部位の骨の診査(骨量、骨質、骨幅の状態、歯槽骨頂部の状態(平坦、粗)、梁壁の状態)
③上顎洞の病変の有無(上顎洞炎、嚢胞、腫瘍の有無、上顎洞粘膜肥厚の有無)
◇上顎洞底挙上術
上顎洞へのアプローチの方法としては、歯槽頂からのアプローチと側壁からのアプローチに
大別されます。
現在、歯槽頂からのアプローチとしてはオステオトームテクニックによるソケットリフト法を
採用しています。
上顎臼歯部におけるフィクスチャー埋入において、POIインプラントシステムの径4.2mm、
長さ12mmのフィクスチャーを基準としています。
もし、頬舌的な骨幅や垂直的な骨量が不足している場合は、リッジオグメンテーションが
必須条件となってきます。
ソケットリフトとサイナスリフトの選択は下記に準じて行っています。
<ソケットリフト、サイナスリフトの選択基準>

次回へ続く。
インプラント専門サイトを立ち上げるに際して、インプラントに対する私の想いや考え方、
また実際どんな事を行っているかなどについてご紹介していきます。
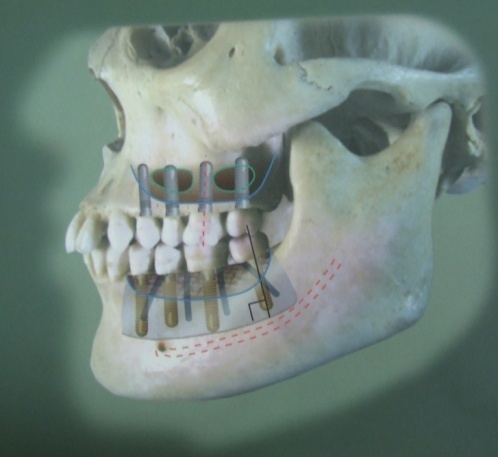
インプラントの成功のポイントは当たり前の事をいかに順序立ててやるか、これに尽きると思います。
まずは、上顎のインプラント手術について考えてみましょう。
上顎の骨質は下顎と比較して柔らかいという事が特徴です。
柔らかいという事は血流に富んでいる事が多く、その面では骨結合しやすいという長所があります。
反面、そのままでは「初期固定」が悪いケースもあります。
このような場合、骨密度を高める為にサマーズが開発したオステオトームを細い物から順に使う事によって
骨をコンデンスすると初期固定が得られます。
また上顎は前歯部と臼歯部による骨量も問題となるのです。
所定の長さと太さを持つインプラントがきちんと埋入できる骨量が必要となります。
例えば、太さ4mmで長さ12mmのインプラントを埋入する為には
最低でも骨幅7mm骨高12mm位が必要となります。
また上顎の骨は頭の骨と一体となっており、全体的に柔らかい骨で、上顎洞をはじめとする副鼻腔や鼻腔など
複数の空洞が存在し、中でも上顎洞は解剖学的に押さえておきたいポイントです。
上顎臼歯部では上顎洞内や上顎洞周辺の解剖学的構造を理解する事が重要です。
項目として次の3つが挙げられます。
1、上顎洞の大きさ、形態
2、上顎洞内の隔壁
3、上顎洞粘膜
1、上顎洞の大きさ、形態
頬骨下稜は、上顎洞底挙上術の際、必ず術野に現れる解剖学的な構造物です。
この頬骨下稜の中心を通る前額断面を頬骨下稜線として上顎洞の位置関係を
把握する計測基準の一つとしています。
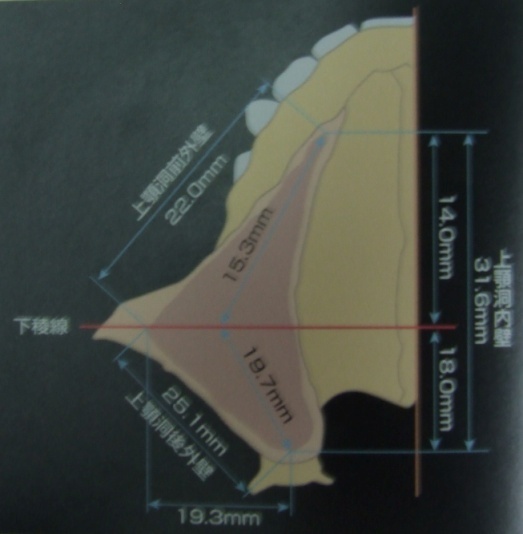
2、上顎洞内の隔壁
上顎洞内には種々の高さと形を持った梁壁が約30%存在すると言われています。
洞内の梁壁(隔壁)は棘状、鋸歯状あるいは隆起状を呈し、薄い洞粘膜が付着しているため、
梁壁(隔壁)の形状は、その上の洞粘膜を剥離する際の裂開を引き起こす原因にもなっています。
梁壁(隔壁)の診査は、術前にCT断層撮影像によってよく確認しておくことが重要と思われます。
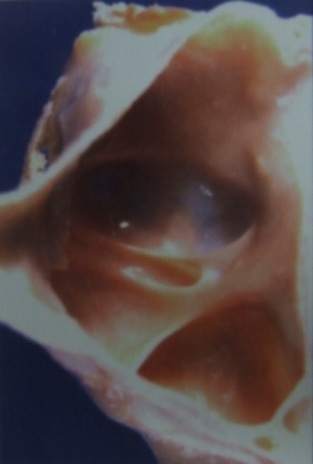
3、上顎洞粘膜
上顎洞粘膜は骨膜と一体化しており、お互いに分かつことはできない。
この膜は大変薄く、また厚さもさまざまで0.3〜0.8mmです。
上顎洞粘膜は、鼻粘膜と同様に多列線毛上皮であり、
これは上皮層(27〜34μm)、基底膜(1.6〜10μm)、粘膜固有層からなり、星状細胞と粘膜線を含む。
この毛様体機能、粘液の生成によって外界からの異物侵入を防ぎ、感染から上顎洞を防御しています。
下記に順次、正常粘膜、薄い粘膜、肥厚した粘膜の像を提示します。
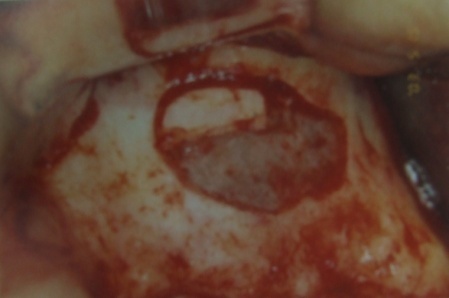
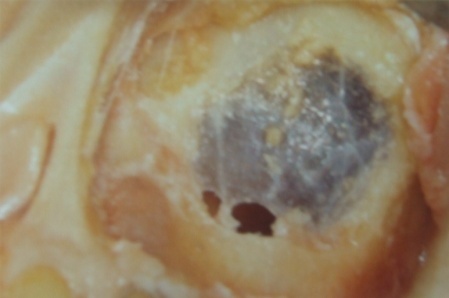
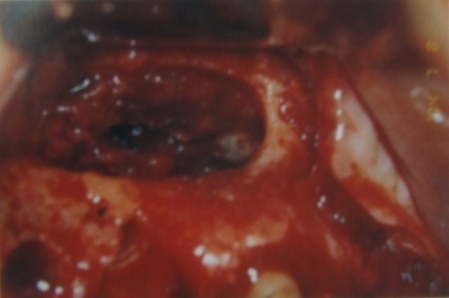
次回は、上顎洞底挙上術のための診査・診断および分類などについてお送りします。
平日・土曜
【午前】
受付時間 9:00~12:00
診療時間 9:00~12:30
【午後】
受付時間 14:00~17:30
診療時間 14:00~18:00
休診日:木曜・日曜・祝日
佐賀県鳥栖市にある野口歯科医院がお届けする佐賀(鳥栖)【インプラント歯周病】専門サイトです。
インプラントや歯周病治療、予防や口臭治療等の専門的かつ最新情報などをお届けします。
インプラントや歯周病治療に関心のある方は、ぜひ気軽にご相談下さい。

お電話でのお問合せ
平日・土曜
【午前】
受付時間 9:00~12:00
診療時間 9:00~12:30
【午後】
受付時間 14:00~17:30
診療時間 14:00~18:00
※木曜・日曜・祝日は除く
【インプラント治療】
【歯周病治療】
【予防メンテナンス】
【口臭治療】
〒841-0004
佐賀県鳥栖市神辺町1578-8
平日・土曜
【午前】
受付時間 9:00~12:00
診療時間 9:00~12:30
【午後】
受付時間 14:00~17:30
診療時間 14:00~18:00
木曜・日曜・祝日